血糖监测方法差异的
多维度机制解析
深入探讨静脉血浆血糖、指尖毛细血管血糖和动态血糖监测(CGM)三大主流技术体系的本质差异, 揭示方法学固有差异背后的技术原理、生理机制与临床意义。
技术演进历程
从实验室检测到连续动态监测的技术革命
核心要点摘要
静脉血浆血糖、指尖毛细血管血糖和动态血糖监测(CGM) 在同一时间点读数不同,根本原因在于三者测量的生物样本不同(血浆、全血、组织间液), 且涉及差异化的检测技术、生理动力学及算法处理。
红细胞稀释效应
指尖血糖比静脉血浆低12%-15%
餐后动脉化效应
指尖血糖高于静脉血10%-30%
CGM滞后效应
血糖波动期偏差可达30%以上
核心差异概览与临床意义
血浆vs全血vs组织间液"] B --> B2["检测技术
酶法vs电化学vs光学"] B --> B3["信号处理
单点vs连续算法"] C --> C1["血液循环时间差异"] C --> C2["组织间液平衡动力学"] C --> C3["个体代谢变异"] D --> D1["校准体系差异"] D --> D2["质控标准要求"] D --> D3["使用环境限制"] classDef root fill:#0d9488,stroke:#0f766e,stroke-width:3px,color:#fff classDef level1 fill:#f0fdfa,stroke:#14b8a6,stroke-width:2px,color:#0f172a classDef level2 fill:#ffffff,stroke:#5eead4,stroke-width:1px,color:#0f172a class A root class B,C,D level1 class B1,B2,B3,C1,C2,C3,D1,D2,D3 level2
静脉血浆血糖检测
糖尿病诊断的"金标准",通过严格标准化的实验室流程获得最高可追溯性的血糖数值。
- • 测量样本:离心分离后的血浆/血清
- • 检测原理:GOD-POD或HK酶法
- • 精密度:CV控制在1%-2%以内
- • 应用场景:确诊、科研、校准参考
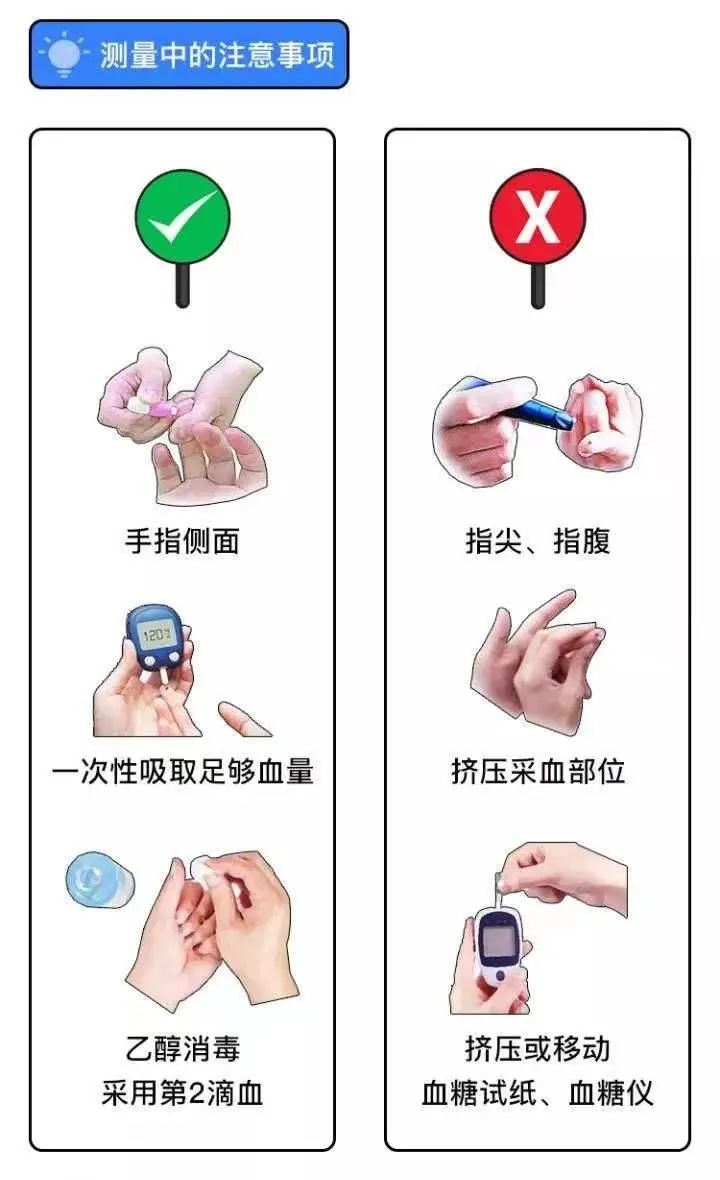
末梢毛细血管血糖
糖尿病患者日常自我管理的核心技术,测量指尖等部位的全血样本。
- • 测量样本:指尖等部位全血
- • 检测原理:电化学试纸技术
- • 时间分辨率:5-15秒出结果
- • 应用场景:日常治疗调整、即时决策
动态血糖监测
革命性连续监测技术,实时监测皮下组织间液葡萄糖浓度。
- • 测量样本:皮下组织间液(ISF)
- • 检测原理:葡萄糖氧化酶电极
- • 时间分辨率:1-15分钟/次
- • 应用场景:趋势分析、波动模式
三种监测方法详细对比
| 特征维度 | 静脉血浆血糖 | 指尖毛细血管血糖 | 动态血糖监测 |
|---|---|---|---|
| 测量样本 | 离心分离后的血浆/血清 | 指尖等部位全血(微动脉血为主) | 皮下组织间液(ISF) |
| 核心设备 | 全自动生化分析仪 | 便携式血糖仪 | 植入式传感器+接收器 |
| 检测原理 | GOD-POD或HK酶法,光学/电化学检测 | 电化学试纸(电流型为主) | 葡萄糖氧化酶电极,连续电化学检测 |
| 报告方式 | 血浆葡萄糖浓度 | 血浆当量值或全血原始值 | 估计血浆葡萄糖(EPG) |
| 时间分辨率 | 单点,数小时至次日回报 | 单点,5-15秒出结果 | 连续,1-15分钟/次 |
| 主要应用 | 糖尿病确诊、科研、校准参考 | 日常治疗调整、即时决策 | 趋势分析、波动模式、低血糖预警 |
| 核心局限 | 流程复杂、延迟反馈、无法动态 | 有创、点值、操作依赖 | 滞后效应、个体变异、特定场景失效 |
临床决策中的解读原则
诊断标准的方法特异性
糖尿病的诊断必须依据静脉血浆血糖,指尖血和CGM均不能作为诊断依据。
治疗调整的目标范围差异化
不同方法的目标范围应有所区别,需考虑方法学固有差异。
趋势优先于单点值
CGM的血糖变化趋势和波动模式的临床价值高于单点读数的绝对准确性。
方法间的交叉验证
当对某一方法的读数存疑时,应采用另一方法进行验证。
餐后血糖差异的典型表现
德国乌尔姆大学糖尿病技术研究所Pleus等人在2023年发表于《Laboratory Medicine》的研究, 对41名无糖尿病受试者进行口服葡萄糖耐量试验(OGTT),系统比较了静脉血浆、毛细血管血浆及CGM组织间液葡萄糖浓度的动态变化。 [数据来源]
关键发现与规律
- 餐后毛细血管血糖显著高于静脉血糖,60分钟时中位差异达30%以上,极端情况下可超过90%
- SMBG系统测得的毛细血管血糖值较实验室分析仪进一步偏高,提示仪器特异性校准算法的叠加效应
- CGM读数虽也高于静脉值,但增幅明显小于毛细血管血,且个体间变异极大,反映组织间液滞后效应的高度个体化特征
CGM滞后效应的临床风险
血糖快速下降期,ISF葡萄糖滞后于血液,CGM显示"正常"而实际血糖已处于危险水平——这是最危险的临床场景。 国际专家共识建议:疑似低血糖时,以指尖血糖为准进行即时确认和治疗决策。
技术原理层面的差异机制
样本类型与基质效应
全血 vs. 血浆/血清
全血与血浆的葡萄糖浓度差异是最经典的基质效应。红细胞内葡萄糖浓度仅为血浆的30%-40%, 而红细胞占据全血体积的40%-50%,导致全血葡萄糖浓度天然低于血浆值。
理论计算:全血葡萄糖 = 血浆葡萄糖 × (0.55 + 0.45 × 0.35) = 血浆葡萄糖 × 0.71
血液 vs. 组织间液
组织间液是细胞间隙的液体成分,是细胞与血液之间物质交换的媒介。 CGM技术的核心创新在于直接测量这一传统上难以获取的体液中的葡萄糖浓度。
三相模型:
血浆葡萄糖 → 组织间液葡萄糖 → 细胞内葡萄糖代谢
红细胞压积(Hct)对测量的影响
| Hct状态 | 典型范围 | 对全血血糖的影响 | 临床场景 |
|---|---|---|---|
| 正常 | 男40%-50%,女37%-47% | 预期偏差(-12%至-15%) | 健康成人 |
| 贫血 | <30% | 假性偏高(校正不足时) | 慢性肾病、恶性肿瘤 |
| 红细胞增多症 | >60% | 假性偏低(校正过度时) | 真性红细胞增多症 |
检测技术的原理分野
实验室生化分析
- • GOD-POD法:成本较低,试剂稳定
- • HK法:特异性最高,IFCC推荐
- • 精密度CV<2%,线性范围宽
- • 完整的溯源体系
便携式血糖仪
- • 电化学检测技术
- • 酶系统:GOD-介体型为主
- • 免调码技术自动识别
- • 温度、Hct补偿算法
CGM传感器
- • 工厂校准技术突破
- • 直接电子转移前沿
- • 微型化:直径0.35-0.45mm
- • 使用周期7-14天
技术发展前沿
直接电子转移(DET)技术通过蛋白质工程或纳米材料修饰,使GOx的FAD活性中心与电极表面直接电子耦合, 无需O₂或介体作为电子受体,代表了CGM技术的未来发展方向。
生理因素与生物化学机制
葡萄糖的跨膜转运动力学
基础供应"] D --> D2["GLUT4
胰岛素敏感"] D --> D3["GLUT2
肝脏/胰岛"] classDef plasma fill:#f8fafc,stroke:#0d9488,stroke-width:2px,color:#0f172a classDef endo fill:#ccfbf1,stroke:#14b8a6,stroke-width:2px,color:#0f172a classDef isf fill:#99f6e4,stroke:#14b8a6,stroke-width:2px,color:#0f172a classDef cell fill:#5eead4,stroke:#0d9488,stroke-width:2px,color:#0f172a classDef subtype fill:#ffffff,stroke:#94a3b8,stroke-width:1px,color:#334155 class A plasma class B endo class C isf class D cell class B1,B2,D1,D2,D3 subtype
葡萄糖转运机制对比
| 机制 | 分子基础 | 调控因素 | 生理意义 |
|---|---|---|---|
| 被动扩散 | 内皮细胞间裂隙(6-12 nm) | 分子大小、浓度梯度 | 小分子快速平衡 |
| 载体介导转运 | GLUT1转运蛋白 | 膜表达量、胰岛素 | 调控性摄取,组织特异性 |
GLUT家族转运蛋白特征
组织葡萄糖消耗分布
组织间液葡萄糖的滞后效应
滞后效应的核心机制
CGM测量的是组织间液葡萄糖,而组织间液中的葡萄糖需从毛细血管血液扩散而来,这一扩散过程需要一定时间, 导致CGM读数相对于血糖实际变化存在4-15分钟的延迟。
d[ISF]/dt = k₁ × [血浆] - k₂ × [ISF] - k₃ × [代谢]
一阶线性动力学模型
快速上升期
ISF追赶血浆,始终落后,低于实际血糖
平台/稳定期
逐渐接近平衡,最准确
快速下降期
ISF释放滞后,高于实际血糖
低血糖恢复期
复杂,可能"超前"或滞后
影响滞后效应的生理变量
- 皮下脂肪厚度:增厚→滞后延长
- 局部血流灌注:增加→滞后缩短
- 水合状态:脱水→滞后延长
- 体温:低温→滞后延长
- 传感器植入深度:过深/过浅→变异
- 血糖变化速率:越快→滞后越显著
- 组织代谢活性:越高→滞后越明显
- 个体差异:基因多态性影响
血液循环的时间与空间异质性
不同采血部位的循环时间
餐后血糖的时空分布
生物物理学与传感器技术机制
CGM传感器的物理化学原理
第一代技术
H₂O₂检测型传感器
- • 检测H₂O₂生成量
- • 工作电位+0.6-0.7V
- • 氧气依赖性
- • 易受内源性物质干扰
第二代技术
氧化还原介质策略
- • 锇-聚吡啶络合物介体
- • 工作电位+0.0-0.2V
- • 工厂校准突破
- • 显著减少干扰
第三代技术
直接电子转移
- • 蛋白质工程修饰
- • 纳米材料增强
- • 无需O₂或介体
- • 前沿研究方向
现代CGM传感器微型化规格
信号噪声与干扰因素
电化学干扰
- 对乙酰氨基酚:假性高血糖,可达10-15 mmol/L
- 抗坏血酸:不稳定读数
- 尿酸:轻度假性高血糖
- 水杨酸:双向影响
物理性干扰
- 传感器受压:压缩性低血糖
- 温度骤变:短期读数漂移
- 运动伪影:信号噪声增加
- 电磁干扰:数据传输错误
生理性干扰
- 严重脱水:扩散阻力增大
- 水肿状态:ISF容量扩张
- 低灌注/休克:CGM基本失效
- 酮症酸中毒:多因素干扰
严重病理状态下的CGM局限性
脓毒症休克患者的研究显示,外周灌注不足时CGM与动脉血血糖的一致性显著降低, 超允许误差范围的发生率达5.7%。临床指南明确:危重患者推荐每1-2小时动脉血或静脉血检测。
设备准确性与质量控制体系
国际准确性标准与监管要求
ISO 15197:2013标准(血糖仪)
FDA对CGM的审批标准
中国国家标准与临床指南
WS/T 781-2021
便携式血糖仪临床操作和质量管理指南
NMPA指导原则
CGM产品注册申报、临床试验设计
2021年版指南
整合国际证据和中国实践
误差来源与质量控制
血糖仪系统误差
- 试纸批间差:酶活性、电极特性变异
- 储存条件:高温高湿加速酶失活
- 操作者技术:采血部位、样本量影响
- Hct极端值:校正算法失效
CGM系统误差
- 启动期:信号不稳定,基线漂移
- 稳定期:准确性最佳,MARD最低
- 衰减期:灵敏度下降,漂移增加
- 更换期:新旧传感器读数不连续
实验室质控体系
- 室内质控:每日多浓度质控品
- 室间质评:定期外部盲样考核
- 参考方法溯源:IFCC/NGSP网络
- 样本前处理:30分钟内离心分离
质量控制关键点
中国指南特别强调:同一医疗站点、诊室或病区原则上应选用同一型号的血糖监测系统, 避免不同系统间性能差异导致检测结果偏差。
临床医学层面的表现差异
特定生理状态下的方法选择
低血糖状态
- • CGM滞后效应最危险,可能导致"假性安全"
- • 血糖仪准确性相对较好,但极端低血糖有"地板效应"
- • 症状识别可能因自主神经病变而"无症状"
- • 管理策略:疑似低血糖时以指尖血验证
高血糖与酮症
- • 严重高血糖时CGM可能下降(氧气限制)
- • DKA时CGM显著受限(脱水、酸中毒)
- • HHS时所有皮下方法失效
- • 管理策略:静脉血糖和血气分析为金标准
围手术期与ICU
- • 外周灌注不足时CGM完全失效
- • 血管活性药物影响组织血流
- • 低温、血液稀释等干扰因素
- • 管理策略:动脉血气分析首选
特殊人群的监测考量
儿童与青少年
- 组织间液体积:皮下脂肪薄,传感器可能接近肌肉层
- 活动模式:运动量大,运动伪影和传感器移位风险增加
- 认知与依从性:幼儿无法自主操作,青少年隐私需求
- 生长发育:胰岛素敏感性变化快,目标需动态调整

CGM在儿童糖尿病管理中显著改善血糖控制和生活质量,但工厂校准CGM在儿童中的准确性可能略低于成人

老年人皮肤血流减少、认知功能下降、多重慢病共存,使血糖监测面临多重挑战
老年患者
- 皮肤特性:皮肤萎缩、弹性下降,传感器附着困难
- 认知功能:视力减退、操作能力下降,SMBG错误风险增加
- 多重用药:心血管药物、抗生素可能干扰检测
- 低血糖风险:无症状低血糖发生率增加,后果更严重
妊娠糖尿病
更严格目标
空腹<5.3,餐后1h<7.8,2h<6.7 mmol/L
胎儿安全优先
避免低血糖和高血糖剧烈波动
方法验证
CGM在妊娠中的准确性数据相对有限
病理状态下的方法局限性
贫血与红细胞异常
- 贫血:未校正Hct时假性偏高
- 红细胞增多症:未校正Hct时假性偏低
- 血红蛋白病:异常血红蛋白干扰检测
- 输血后:供者红细胞影响短期测量
水肿与肾功能不全
- 水肿状态:ISF容量扩张,葡萄糖稀释
- 肾功能不全:尿毒症毒素干扰检测
- 透析过程:血糖波动剧烈
- 胰岛素清除:减少导致低血糖风险增加
内分泌疾病与药物干扰
- 糖皮质激素:诱导胰岛素抵抗
- β受体激动剂:促进肝糖输出
- 免疫抑制剂:胰腺毒性,血糖波动
- 生长抑素类似物:抑制胰岛素分泌
整合视角与未来发展方向
多模态监测的融合策略
指尖血校准
关键节点输入指尖血,算法优化个体参数
多参数融合
CGM+心率+加速度+温度+饮食记录
数字平台
云端数据整合,AI模式识别
数字孪生
个体化代谢模型,实时同步
闭环人工胰腺系统发展
混合闭环
CGM+算法+胰岛素泵,用户仍需餐前bolus
全闭环
完全自动化,无需用户输入
双激素闭环
胰岛素+胰高血糖素联合输注
新兴技术的突破方向
无创或微创监测技术
光学方法
近红外NIR、拉曼光谱,通过葡萄糖分子特征吸收或散射信号检测
透皮微针
空心微针抽吸ISF,或固体微针增强渗透
替代体液
泪液、唾液、汗液中的葡萄糖检测
长效与植入式传感器
数月有效期传感器
酶稳定化,抗纤维化涂层,长期校准算法
完全植入式CGM
传感器和电子元件全部皮下,体外仅接收
生物可降解传感器
材料在体内逐渐分解吸收,避免二次手术
技术发展前景
血管内置传感器可直接测量血液葡萄糖,消除ISF滞后,达到最高准确性, 但面临血栓形成风险、侵入性和感染等挑战,需要材料科学和医学工程的协同突破。
精准医学与个体化监测
遗传背景与代谢表型
实时反馈与行为干预
行为干预的挑战与机遇
实时反馈面临"知道-做到"鸿沟——即使患者看到不良血糖模式,行为改变仍需动机、能力和机会的整合。 游戏化和社交元素可增强参与度,但长期效果维持是挑战。
结论
血糖监测方法的数值差异源于技术原理、生理机制和设备性能三个层面的复杂交互, 这种差异是方法学固有的,而非测量误差的简单体现。理解这些差异的深层机制—— 从葡萄糖跨膜转运的动力学、传感器电化学的物理化学原理,到个体代谢变异和病理状态的调节—— 是正确解读血糖数据、制定个体化监测策略的基础。
核心要点总结
确诊和科研
依赖静脉血浆血糖作为"金标准"
日常治疗调整
以指尖血糖为主,即时决策依据
趋势分析和模式识别
发挥CGM优势,关注变化趋势
未来展望
多模态融合、人工智能增强和新兴技术发展,将持续推动血糖监测向更精准、更便捷、更个性化的方向演进, 最终改善糖尿病患者的临床结局和生活质量。
技术创新方向
- • 无创/微创监测技术突破
- • 长效植入式传感器发展
- • 多模态数据融合算法
- • 数字孪生个体化模型
临床应用转化
- • 闭环人工胰腺系统完善
- • 精准医学个体化监测
- • 实时行为干预优化
- • 远程医疗整合应用
"理解血糖监测方法的差异本质,不是为了选择'最佳'方法,而是为了在正确的时间、 为正确的患者、选择正确的监测策略——这是精准血糖管理的真正内涵。"
参考文献
[828] 人民网健康频道 - 血糖监测方法比较
[238] 澎湃新闻 - 血糖监测技术发展
[67] 中华医学会检验分会 - CGM临床应用
[990] 国家药监局 - CGM注册技术审查指导原则
[1118] 医学界 - 指尖血与静脉血差异
[1014] 三诺生物 - CGM技术解析
[1099] Pleus S, et al. J Lab Med 2023; 47(3): 97-104
[991] 知乎专栏 - 中国二型糖尿病防治指南
[1070] 丁香园内分泌频道 - 血糖监测方法差异解析
[989] 国家卫健委 - 便携式血糖仪临床操作指南
[743] Mayo Clinic - 血糖监测
[986] 丁香园 - DCCT/EDIC研究解读
[1012] 丁香园智慧号 - 血糖仪校准
[117] 三院资讯 - 实验室血糖检测标准化
[120] 知乎专栏 - CGM技术发展
[1117] 智抗糖部落格 - CGM误差分析
[1022] 中国血糖监测临床应用指南(2021年版)